胸痛是指胸部的不適感,包括胸部緊縮感、悶脹不適、窒息感、壓榨或壓迫感、沉重、燒心、堵塞及頸部發緊等感覺。胸壁疾病、呼吸系統疾病、心血管病、縱隔疾病與食管病變均可引起胸痛,其中急性冠脈綜合征(ACS)、主動脈夾層、肺栓塞與張力性氣胸引發的胸痛可危及生命,曲濤教授對前三種疾病進行了著重介紹。
如何辨別患者的胸痛是否危及生命呢?首先是問診,根據患者主訴癥狀、起病急緩進行篩查,結合查體(胸腹部體征)與實驗室及器械檢查等輔助手段進行判斷。
一、急性冠脈綜合征
1、診斷
ACS是以冠脈粥樣硬化斑塊破裂或侵襲、繼發完全或不完全閉塞性血栓形成為病理基礎的一組臨床綜合征。臨床上通常以發病時標準12導聯心電圖表現將ACS分為ST段抬高型心梗(STEMI)和非ST段抬高型急性冠脈綜合征(NSTE-ACS),后者又分為非ST段抬高型心梗(NSTEMI)和不穩定心絞痛(UA)。詢問臨床癥狀及病史、體格檢查、心電圖與血清心肌損傷標志物測定都有助于這類疾病的早期識別。
ACS患者的典型癥狀包括發作性胸骨后悶痛、緊縮壓榨感,可放射至左肩、下頜部等呈間斷性或持續性,伴出汗、惡心、呼吸困難、窒息感、暈厥等。不典型癥狀有牙痛、咽痛、上腹部隱痛等,常見于老年、女性、糖尿病、慢性腎功能不全或癡呆癥患者。同時還應注意冠心病家族史、吸煙、高血壓、糖尿病、高血脂癥等情況。
體格檢查中絕大多數ACS患者無明顯體征。高危患者心肌缺血引起心功能不全時,可有新出現的肺部羅音或羅音增加、第三心音,可變化的二尖瓣收縮期雜音,STEMI時,可出現心包摩擦音。
上述內容均為典型ACS患者的癥狀,還有一些特殊類型ACS,例如極年輕型ACS患者,他們多有高膽固醇血癥或家族性高膽固醇血癥等病因。北京醫院接收過1例17歲女性患者,患者運動后出現胸痛,心電圖ST段明顯壓低,造影顯示嚴重的冠脈狹窄,按照以往觀念,這一年齡段人群不可能發生如此嚴重冠脈病變,而事實證明這類患者確實存在;其次是不攜帶高危因素的ACS患者,這類患者沒有家族病史、高膽固醇血癥、糖尿病、高血壓;還有絕經期前的女性,一般認為女性絕經后冠心病風險增加,而近期研究發現40歲左右女性造影檢查中存在嚴重狹窄。
急性ST段抬高型心梗的臨床特點包括持久的胸骨后劇烈疼痛、心電圖進行性改變與血清心肌酶升高,疼痛部位及性質與心絞痛基本相同。此類患者疼痛程度重,表現為胸部緊縮感、壓迫感、窒息感也可分為刀割樣或燒灼樣,常持續30分鐘以上,休息或含硝酸甘油不能緩解。疼痛部位大多在胸骨后、前胸,可放射至下頜、頸部、左肩臂部,部分患者疼痛位于上腹部,可伴有消化道癥狀。當然,我們在實踐中也會遇到臨床癥狀和心電圖改變均不典型的急性心梗及酷似急性心梗(實為應激性心肌病)的患者,這類情況都需要結合心電圖與冠脈造影進行謹慎判斷。
急性非ST段抬高型心梗表現為心電圖廣泛導聯ST段壓低,急診造影顯示左主干嚴重狹窄,右冠存在慢性閉塞病變;還有患者心電圖V5——V6導聯ST段輕度壓低,T波輕度倒置,回旋支近端嚴重狹窄,右冠近端輕度狹窄。心肌損傷標志物、超聲心動圖、核素及冠脈CTA等可作為臨床癥狀不典型的患者的鑒別手段。
心肌損傷標志物及其監測時間

STEMI與NSTEMI患者的TnI水平均會升高,而且主動脈夾層、急性肺栓塞、嚴重心衰與心肌炎等其他疾病也會引起該標志物升高,因此TnI不作為可靠鑒別依據。
超聲心動圖檢查可發現缺血時左心室射血分數降低和心肌階段性運動減弱,甚至消失。超聲心動圖可鑒別主動脈夾層、肺栓塞、主動脈瓣狹窄、肥厚性心肌病、心包積液等疾病,64排螺旋CT在一定程度上可以幫助我們進行篩查。
2、治療
STEMI治療
患者一旦被診斷為STEMI(發病12小時內)應立即接受再灌注治療。再灌注治療包括急診PCI和靜脈溶栓,目前大多數患者都接受急診PCI治療,其適應癥如下:①ST段抬高和新出現左束支傳導阻滯的AMI發病12小時內,或超過12小時但缺血癥狀仍持續存在的患者;②STEMI合并心源性休克患者,年齡<75歲,發病36小時內,血運重建可在休克發生18小時內完成者,應首選直接PCI治療;③有溶栓禁忌但又需要再灌注治療的患者;④溶栓治療失敗的患者;⑤嚴重心衰和(或)肺水腫(killip3級)且發病12小時以內的AMI患者;⑥對發病超過12小時、伴有下列一項或以上者,也適合直接PCI:嚴重心衰、血流動力學或心電活動不穩定、持續缺血癥狀。
靜脈溶栓治療包括:①即刻咀嚼阿司匹林300 mg;②氯吡格雷推薦劑量,≤75歲的患者首劑300 mg,>75歲的患者首劑75
mg,繼之均以75 mg 1次/日,口服30天;③溶栓即刻靜脈推注5000單位肝素沖擊量;④靜脈滴注尿激酶150——200萬U或rt-PA
50——100 mg;⑤溶栓結束4——12小時予以肝素或低分子肝素抗凝;⑥其他藥物治療,例如硝酸酯、β受體阻滯劑、他汀、血管轉化酶抑制劑等。
NSTE-ACS治療
治療NSTE-ACS患者前首先要對其進行危險分層,GRACE評分>140屬于高危患者,應盡早接受開通血管治療;>108屬于中危患者,也應積極的接受早期血運重建治療。
低危患者可接受藥物抗血小板或抗凝治療。抗血小板治療常包括:阿司匹林首次300 mg口服,隨后75——150 mg
qd長期口服;氯吡格雷首次300 mg,以后常規75 mg qd口服,9——12M;普拉格雷用于不能耐受氯吡格雷或替羅非班者,負荷劑量60 mg
po,維持量10 mg qd,不宜用于卒中患者。
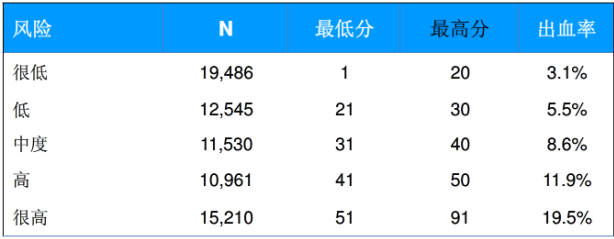
抗凝治療常用磺達肝葵鈉(I級推薦,A類證據)、依諾肝素鈉(I級推薦,B類證據)與肝素或其他低分子肝素(I級推薦,C類證據)。抗凝治療會帶來出血風險,因此治療常對患者進行CRUSADE出血風險評估,出血高危患者應謹慎進行抗凝治療。
CRUSADE出血風險評價表
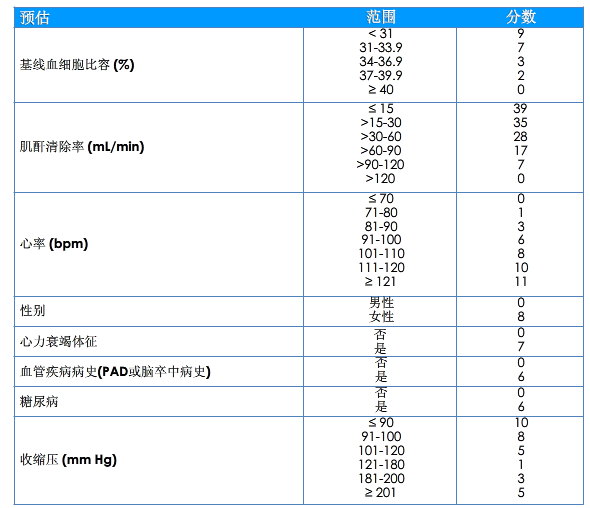
風險分級
2年前我們還在討論NSTE-ACS患者應該接受PCI還是藥物治療,而現在越來越多循證醫學證據表明,介入治療在中、高危NSTE-ACS患者治療中優勢更大。
二、主動脈夾層
主動脈夾層是指主動脈內膜撕裂后血液進入中膜,將內膜和中膜分離的情況,多發于升主動脈根部和主動脈峽部。此類患者常有高血壓和動脈粥樣硬化病史,急性期可出現大量迅速致命的合并癥,慢性期被累及的主動脈進行性瘤樣擴張,該病病情危重,預后很差,可在數小時或數天內致死,死因是血管破裂或累及到重要器官(冠脈、頭臂動脈或內臟動脈)。
1、診斷
臨床特征為突然胸骨后或心前區撕裂性劇痛或燒灼感,放射痛可達到腰背、骨盆、頭頸、上肢甚至下肢,且伴隨休克現象,但血壓仍較高,即使一度下降休克過后又復升高,癥狀持續而嚴重,主動脈瓣關閉不全(舒張期吹風樣雜音),脈搏波動不對稱或減弱消失,累及心包時出現心包積液、心包填塞,累及頸動脈時出現神經系統癥狀,如神志模糊、截癱、視力與大小便障礙等,壓迫腹腔動脈時出現惡心、嘔吐、腹脹、腹瀉等。臨床上有DeBakey和Stanford兩種分型方法,但我們通常使用DeBakey分型:Ⅰ主動脈夾層病變范圍自升主動脈延伸至遠側腹主動脈;Ⅱ病變僅累及升主動脈;Ⅲ病變累及降主動脈及以遠。
體格檢查發現一側橈動脈搏動減弱或消失,部分病例主動脈瓣區可聽到舒張期雜音或心包摩擦音。心電圖可能表現出長期高血壓引起左室肥大、非特異性ST-T改變。夾層累及冠脈時出現心肌急性缺血甚至急性心梗改變,心包積血時可出現急性心包炎的改變。CT顯示內膜鈣化內移,撕裂內膜瓣片表現為一略呈弧形的線性負性影,顯示為真腔與假腔,MRI易于顯示內膜瓣片及其全貌,故綜合CT與MRI各自優點可提高主動脈夾層分離診斷的準確性。高度懷疑主動脈夾層的患者應進行加強CT檢查。
2、治療
主動脈夾層患者應積極的接受藥物治療。治療目標是使收縮壓控制在100——120
mmHg,心律60——75次/min,這樣能有效穩定或中止主動脈夾層的繼續分離,使癥狀緩解,同時進行止痛治療。Ⅰ、Ⅱ型適合進行手術治療,Ⅲ型適合介入治療。主動脈壁內血腫是一類特殊的主動脈夾層,需要接受積極的藥物治療。
三、肺栓塞
肺栓塞(PE)為內源性或外源性栓子堵塞肺動脈主干或其分支動脈,導致其所支配的肺組織供血中斷,肺循環障礙而引起的臨床病理生理綜合征。血栓多來自于下肢深經靜脈及盆腔,少數來自右心室、右心房或上肢靜脈,臨床多表現為呼吸困難及胸部緊壓感。久病臥床、活動較少、50——60歲、心肺疾患、腫瘤、外傷、妊娠和分娩、抗心磷脂抗體綜合癥、插管及介入手術等都是誘發因素。
1、診斷
輕度患者無癥狀,重度患者發生暈厥或猝死,典型癥狀為呼吸困難、胸痛、咯血,但多數患者癥狀不典型,臨床診斷較為困難。患者體征為呼吸加快(>20次/min)、心律增加(>90次/min)、血壓下降及紫紺(少見),還可出現肺容積縮小、肺不張、肺動脈高壓、右心衰竭、頸動脈充盈和異常搏動。血液檢查顯示D-二聚體升高,動脈血氣常有低氧血癥、低碳酸血癥、肺泡-動脈血氧分壓差增大,可有乳酸脫氫酶、谷草轉氨酶、羥丁酸脫氫酶不同程度的升高,心電圖顯示右心負荷增加——S1Q3T3綜合征、肺型P波、胸前導聯T波倒置等,胸片出現肺紋理減少、楔形梗死陰影、肺動脈段膨隆及右心室擴大。增強CT、增強螺旋CT和電子束CT對肺動脈栓塞敏感性與特異性可達95%,為本病臨床一線篩查方法,診斷率最高。肺動脈造影是診斷肺栓塞的金標準,最有價值的征象是動脈充盈缺損、肺動脈分支完全堵塞(截斷現象)、肺野無血流灌注、肺動脈分支充盈和排空延遲。對下肢和盆腔深靜脈檢查(超聲及CT檢查)也有助于明確臨床診斷。
2、治療
肺栓塞患者可分為低、中、高三個風險等級,高危患者血流動力學不穩定,需積極溶栓或進行外科手術取栓,中危患者可發生右心功能不全、行溶栓或抗凝治療,低危患者行抗凝治療。急性肺栓塞(<2周)行抗凝、溶栓或取栓治療,亞急性肺栓塞(2周——3月)行抗凝治療,慢性肺栓塞(3——6月)考慮肺動脈內膜剝脫術。溶栓治療方面借鑒2012年第九次美國胸科醫師學會抗血栓形成療法共識的意見,多采用UK(負荷量4400
IU/kg,繼以2200 IU/kg,12小時)或rt-PA(100
mg/2h)治療。對于下肢靜脈仍有大量血栓的高危患者,可采用下腔靜脈濾器植入術治療。