大腦中動脈血栓性巨大動脈瘤伴載瘤動脈閉塞手術治療分析
患者男,65歲,主因“突發左側肢體無力2d”,于2018年2月22日收入首都醫科大學附屬北京友誼醫院神經外科。入院體格檢查:左側肢體肌力Ⅴ-級,肌張力偏高,神經系統其他檢查未見異常。
既往史:高血壓病史10余年,平時血壓控制在125/70mmHg左右。既往多次發生短暫性肢體麻木。患者口服阿司匹林后有嘔血癥狀。頭部CT平掃示,右側顳葉占位(圖1),腫瘤卒中可能。頭部增強MRI示,右側顳葉占位,血腫可能,右側基底節區近期腦梗死(圖2)。于局部麻醉下行全腦DSA(圖3),顯示右側大腦中動脈(MCA)M1段遠端不顯影,殘端上移。
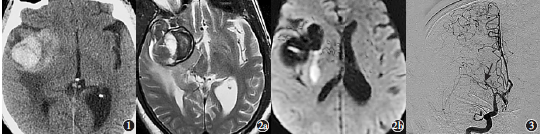
圖1 術前CT平掃橫斷面,示右側顳葉占位,局部為高密度影,伴周圍水腫,腦室受壓明顯,伴中線移位;圖2 術前MRI:2a T2像示右側顳葉混雜信號,病變周圍有環狀低信號影;2b擴散加權成像示右側基底節區少許高信號,提示近期腦梗死;圖3 術前DSA右側頸內動脈正位像,示右側大腦中動脈M1段截斷(箭頭所示),殘端上移
綜合患者各項術前檢查,診斷為右側MCA血栓性巨大動脈瘤,同時伴有載瘤動脈閉塞。遂在全身麻醉下行開顱動脈瘤切除術,MCA端-端吻合術,并行右側顳淺動脈貼敷術。經右側額顳入路,取“問號”形切口,分離并保留顳淺動脈額支及頂支,以備顳淺動脈-MCA旁路移植術。
在外科顯微鏡下分離外側裂,暴露病變,切開病變囊壁,見內部有紅白栓子形成,吸除部分組織,內部減壓后,分塊切除瘤壁,深部可見M1段近豆紋動脈處穿入,形成動脈瘤瘤壁,遠端可見血管穿出(圖4a)。采用臨時阻斷夾夾閉,阻斷動脈瘤血管,完全切除動脈瘤。MCA粥樣硬化明顯,剝脫兩斷端血管血栓及斑塊,可見兩斷端血流通暢,遂行MCA端-端吻合術,吻合后,使用吲哚菁綠造影示吻合血管通暢(圖4b)。遂將顳淺動脈額支及頂支貼敷于腦組織表面,未行顳淺動脈-MCA旁路移植術。在切除的病理標本上見壁內附大量凝血(圖5)。
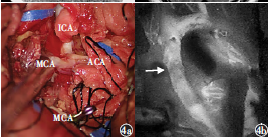
圖4 術中影像資料:4a切除動脈瘤后,可見ICA、MCA、ACA、豆紋動脈;4b術中吲哚菁綠造影示血管吻合口通暢(箭頭所示)

圖5 大體病理示血管壁內附大量凝血
術后病理報告:纖維組織構成囊壁,壁內附大量凝血,伴含鐵血黃素沉著。術后第1天,患者意識清楚,肢體活動正常,頭部CT平掃,未見術腔明確出血或新發腦梗死(圖6a)。術后第15天,患者出現精神狀況變差,言語不清,構音障礙,左側肢體無力。復查頭部CT,考慮為右側大腦半球急性梗死,伴周圍水腫,腦室受壓,中線移位(圖6b)。遂予脫水降顱壓等對癥處理。經積極治療后,術后第21天,患者精神狀況好轉,言語表達清晰,能夠正常應答,左側肢體肌力正常。術后第22天,復查頭部CT,可見腦水腫較前消退,側腦室顯影,中線較前回位(圖6c)。
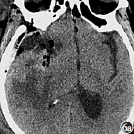
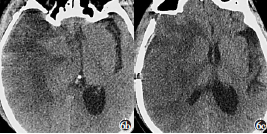
圖6 血管吻合術后CT復查結果:6a術后第1天,未見術腔出血或腦梗死;6b術后第15天,右側大腦半球急性梗死,伴周圍水腫,腦室受壓,中線移位;6c術后第22天,腦水腫較前消退,側腦室顯影,中線較前回位
術后第25天,復查頭部CT血管成像(圖7)示,右側MCAM1段纖細,伴遠端閉塞。出院時改良Rankin評分2分。患者出院后接受高壓氧康復治療。
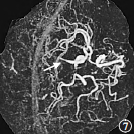
圖7 術后第25天CTA,右側M1段纖細,伴遠端閉塞(箭頭所示)
討論
顱內巨大動脈瘤并發瘤腔內自發性血栓形成約占巨大動脈瘤的13%~20%,而血栓閉塞性巨大動脈瘤合并載瘤動脈閉塞相對罕見,文獻檢索多為個案報道。巨大動脈瘤并發瘤腔內自發性血栓形成及載瘤動脈閉塞的發病機制爭議較多,如動脈瘤體積、瘤頸比例以及血流紊亂等均可能與血栓形成密切相關。Sato等報道2例巨大MCA瘤伴頸內動脈(ICA)閉塞,認為增大的動脈瘤會拉伸ICA,導致動脈瘤壓迫ICA,同時前床突及視神經受累,最終導致瘤腔內血栓擴展到ICA本身。多數文獻認為載瘤動脈閉塞是一個逐漸形成的過程。
本例患者雖然此次入院主訴突發肢體無力,但追問其既往情況,短暫性肢體麻木發生過多次。因此考慮其載瘤動脈閉塞的原因為多次血栓形成,逐漸擴展到MCA,且術中發現MCA粥樣硬化明顯,最終導致MCA閉塞。血栓閉塞性動脈瘤可表現為蛛網膜下腔出血(SAH)、占位效應、腦缺血癥狀或癲癇發作等。當載瘤動脈閉塞,而側支循環建立欠佳時,可出現腦缺血癥狀。
Brownlee等報道1例66歲未破裂前交通動脈動脈瘤患者,其首發表現為短暫性腦缺血發作(TIA),后發展為雙側ACA及左側MCA供血區的缺血性卒中,從而導致3支血管供血區域的腦梗死。本例患者入院后頭部DWI示右側基底節區急性腦梗死。因此,根據患者既往有多次TIA發作,而此次急性起病,考慮為栓子脫落閉塞小的穿支動脈,顱內灌注不足,從而導致缺血性卒中發生。血栓閉塞性動脈瘤易誤診為顱內腫瘤、海綿狀血管瘤等。
當合并載瘤動脈閉塞時,DSA呈陰性表現,診斷更加困難,甚至需要活檢才能確定診斷。本患者術前頭部CT平掃,提示局部高密度影,伴周圍等密度影,且占位效應及周圍腦水腫明顯,考慮腫瘤卒中可能。但患者入院后增強MRI可見混雜信號影,病變周圍有“靶環征”,此時考慮血栓閉塞性動脈瘤的可能性大。術中發現動脈瘤瘤壁及瘤壁內紅白栓子,結合術后病理結果,最終明確診斷。目前對于此類疾病的治療,多數文獻報道采取保守治療,對于存在腦缺血癥狀的患者可口服抗血小板聚集藥物治療,其短期隨訪效果良好。
Endo等回顧分析9例MCA巨大動脈瘤,均以腦缺血癥狀起病,但動脈瘤仍有破裂風險,故建議對于巨大MCA瘤采取動脈瘤切除術,并同時行顳淺動脈-MCA旁路移植術。Browlee等認為,在控制TIA方面,采取抗血小板聚集治療或手術夾閉動脈瘤,效果相同。但瘤腔內血栓形成并不能防止動脈瘤破裂,TIA發作后仍可發生SAH。而手術既可控制TIA發作,又可降低SAH的發生風險。
筆者在切除動脈瘤后,剝脫MCA兩斷端血栓及斑塊后,兩端血管血流通暢,故行MCA端-端吻合術。術中吲哚菁綠造影示吻合口通暢,遂未行顳淺動脈-MCA旁路移植術。考慮到吻合口有閉塞可能,術后予擴容治療,術中將分離出的顳淺動脈行貼敷術,逐漸形成由顱外血管向顱內代償性供血。患者術后遲發性大腦半球梗死,考慮與術后MCA吻合口閉塞、血流動力學紊亂、栓子閉塞小的穿支動脈、側支循環不佳、腦灌注不足相關。而患者MCA吻合口閉塞則與患者術后顱內感染、多臟器衰竭等并發癥及未口服抗血小板聚集藥物相關。對于該患者,需長期隨訪,觀察顳淺動脈貼敷術后是否有顱外血管向顱內腦組織代償供血,以及患者是否有肢體麻木、無力等神經功能缺損癥狀。