三、II度房室傳導阻滯I型與II型的識別
1、電生理機制
I型:相對不應期和有效不應期均延長,在相對不應期呈遞減傳導
II型:有效不應期顯著延長,呈現“全或無”的傳導
2、心電圖表現
I型:下傳的PR間期不固定,連續下傳PR逐次延長至脫漏,不完全房室分離,PR與RP呈反比關系
II型:下傳的PR間期固定
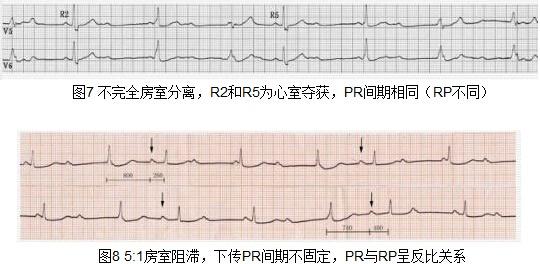
3、阻滯部位
I型:多位于房室結(70%-75%)
II型:幾乎均位于希-浦系內(BB 80%,HB 20%)
4、預后和治療
I型:預后較好
II型:易發展成III度AVB,常需要起搏治療。
5、鑒別診斷難點(2:1、3:1及高度房室阻滯)
下列幾點有助于識別:(1)過去是否記錄到過文氏周期;(2)動態心電圖是否有文氏周期,奪獲心搏PR間期是否相同(圖9);(3)靜脈注射阿托品阻滯程度——減輕支持I型,加重支持II型;(4)臨床:洋地黃中毒或下壁心肌梗死患者多見I型。
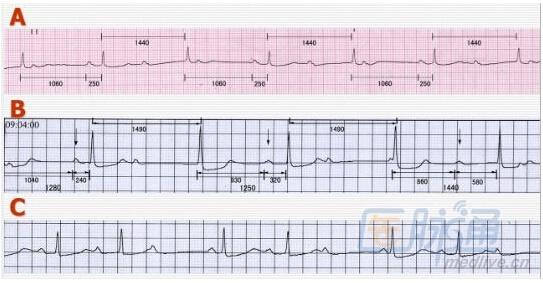
圖9 A:常規心電圖示3:1房室阻滯(逸搏間期<2倍PP間期),PR固定;B:3:1房室阻滯PR不固定(與RP反比);C:房室3:2傳導
四、房室分離與III度房室傳導阻滯診斷
房室分離是III度房室傳導阻滯的基本心電圖表現,但房室分離不等于III度房室傳導阻滯。房室分離按照產生原因可分為以下三種情況:
1、干擾性房室分離
干擾性房室分離是由于心室提早激動,使本能下傳的P波因遇提早激動產生的生理不應期而不能下傳。心電圖特點:房室分離,室率>房率。
2、干擾+阻滯性房室分離
(1)室率>房率符合干擾性房室分離,應尋找阻滯的證據,包括:T波結束后的P波仍不能下傳心室(圖10);T波結束后下傳的PR間期延長(圖11);房室分離前、后心電圖有I度或II度AVB表現。

(2)房率>室率,應識別干擾的可能,例如:逸搏間期<2倍PP間期(存在干擾可能);房室分離前后有2:1 AVB(病情無變化),為II度AVB并干擾(圖12)。
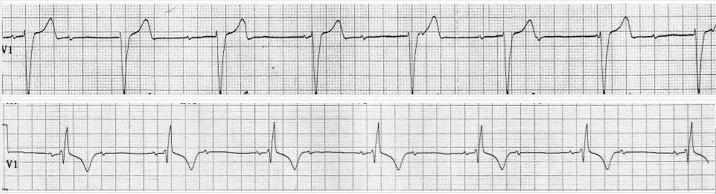
圖12 A:示完全房室分離,房率(73bpm)>室率(44bpm),心室為室性逸搏心律,酷似III度AVB,但逸搏周期<2倍PP間期;B:同日描記示2:1 AVB,證實A圖為2:1 AVB伴干饒導致完全房室分離。
3、III度房室傳導阻滯
III度AVB指房室傳導系統某部位有效不應期極度延長(大于逸搏周期),產生完全房室分離:房率>室率,心室必需為緩慢的逸搏心律。
III度AVB有嚴格的條件:(1)逸搏心律需<45 bpm;(2)逸搏周期≥2倍PP間期(有助于排除II度AVB);(3)并要求房率<135 bpm(以排除生理不應期影響)。
五、房室阻滯心電圖定位的曙光
房室阻滯部位比組織程度更重要,房室阻滯定位目前依靠心內電圖,是否能通過體表心電圖定位呢?
下圖是常規12導聯心電圖,示:2:1 AVB+RBBB,阻滯部位如何判斷呢(LBBB or AVN?)?
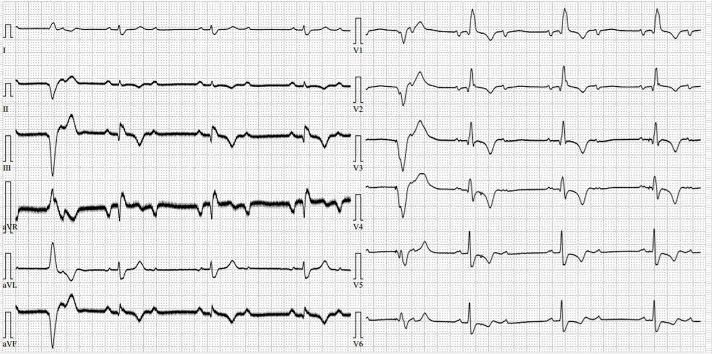
下面是一種新心電圖。
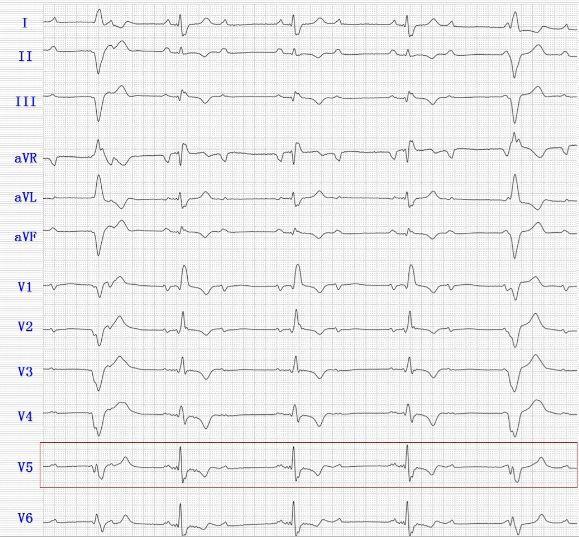
加大增益描記如下圖所示。

V5導聯P波下傳的QRS:前均有2個小波(紅色箭頭);起源心室QRS:前均無小波(黑色箭頭);阻滯的P波:后均無小波(藍色箭頭)——提示阻滯部位在房室結。
對100例正常人新心電圖進行記錄分析,發現:在記錄到P、QRS、T波同時,在P前(A)、P中(B)PR段(C)和ST段、T波升支(D)上可記錄到更微小的心電波。目前研究正在進行中,房室阻滯心電圖定位的初露曙光。