病例資料
患者男性,69歲。主因腹痛于急診就診。患者既往有高血壓,房顫,抗中性粒細胞胞漿抗體(ANCA)血管炎,慢性腎臟病,胃食管反流病以及食管裂孔疝病史。
患者自述就診前1天腹痛緩慢發作,呈持續性、中度鈍性疼痛、無放射性上腹不適,但伴有腹脹、惡心和食欲下降,且就診前嘔吐2次。患者否認發燒、發冷、腹瀉、便秘、黑便或血便、腰痛、背痛、排尿異常、胸痛、氣短、心悸或暈厥。
此次入院,患者體溫36.8℃,血壓157/106 mmHg,心率83次/min,呼吸率14次/min,氧飽和度95%。呈現繼發于疼痛的中度痛苦狀態。腹部觸診上腹部和左上腹壓痛明顯,無反跳痛、肌緊張或腹膜刺激征。其余無異常。心電圖顯示正常竇性心律,無急性缺血性改變。
患者臨床表現為急腹癥。隨即安排進行腹盆CT檢查、實驗室檢查并給予止痛藥、止吐藥和靜脈輸液治療。
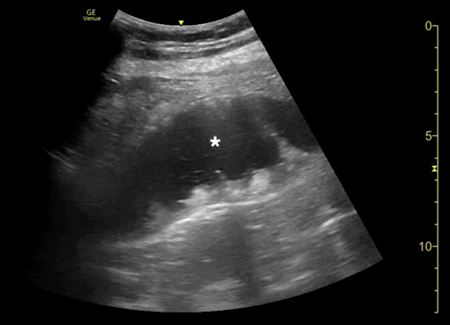
腹部床旁超聲檢查(POCUS)顯示,胃部擴張并充滿液體,高度疑似梗阻(圖1,2)。
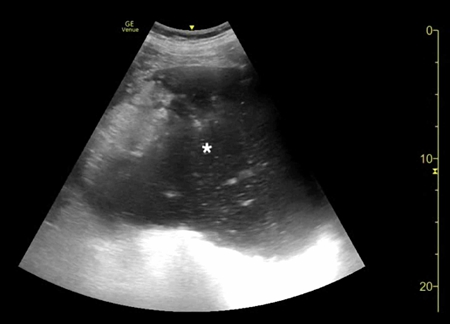
(圖1 POCUS檢查顯示胃部膨脹充滿液體[星號])
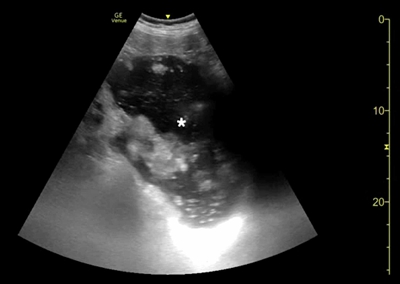
(圖2)
加急CT檢查顯示中至大型食管裂孔疝和由于胃扭轉而呈現的胃部水腫膨脹并伴有部分梗阻(圖3-5)。
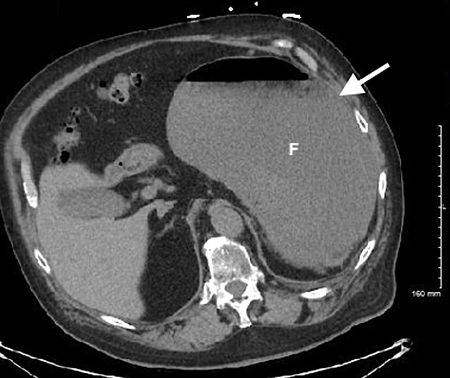
(圖3)
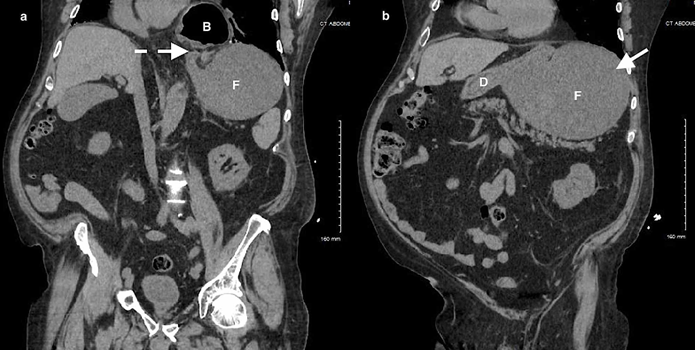
(圖4)
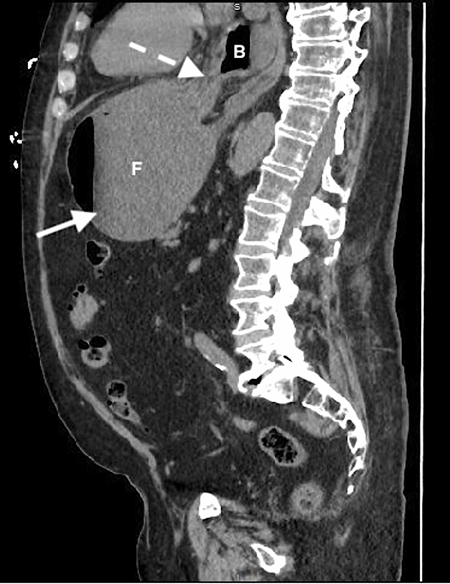
(圖5)
隨后患者進行緊急進行外科會診評估。多次嘗試放置鼻胃管,最終放置成功后引流非膽汁性胃內容物 2,000 ml,重復進行POCUS檢查證實胃減壓(圖6)。
(圖6 )
實驗室檢查未見急性異常。
后續處理
此后,患者入院進行更進一步的治療。邀請消化科醫生會診行緊急食道、胃、十二指腸鏡檢查(EGD)證實存在部分器官軸性扭轉,無胃缺血的證據。除大的食管裂孔疝和輕度胃炎外,EGD檢查未發現任何上消化道的潛在病理狀態。
患者接受腹腔鏡下胃扭轉復位術、食管裂孔疝補片修補術以及胃底折疊術。入院第6天患者病情穩定出院,按要求進行門診手術隨訪。
分析討論
胃因異常旋轉致形態發生改變稱為胃扭轉,臨床比較少見。胃扭轉按病因分為解剖學異常及病理因素等,解剖學異常主要有胃周圍韌帶松弛或缺如;病理因素則包括食管裂孔疝等。急性胃扭轉多有急腹癥的表現,常需與上消化道穿孔、急性胰腺炎等鑒別,典型的臨床表現為 Bochardt 三聯征: 上腹部局限性脹痛、重復性干嘔、胃管插入困難。
本例患者主訴明顯上腹疼痛,但在急診就診過程中未出現任何頑固性干嘔或嘔吐。鼻胃管置入過程困難,但最終成功置入提示不完全阻塞。急診室內胃扭轉的診斷充滿挑戰。因此,急診醫師在接診已知的潛在裂孔疝患者時,應高度警惕。
當懷疑有胃扭轉時,選擇初始的影像學檢查非常重要,因為診斷延遲可能導致致命的并發癥。CT檢查高度可靠,主要有兩種表現,即正常的胃竇幽門移行區和胃竇位置異常,診斷急性胃扭轉的敏感性和特異性均為100%。POCUS是一種有效的非侵入性影像檢查方式,主要用于床旁評估。此外,POCUS無輻射,并可根據臨床情況隨時進行重復檢查。本例患者POCUS檢查顯示,胃部嚴重擴張,胃內容物分層,類似胃出口梗阻(GOO)的“黑白餅干”征象。POCUS還可以用來動態觀察胃減壓成功與否。
參考資料:
1.Shokraneh K, Johnson J, Cabrera G, et al. (August 22, 2020) Emergency Physician-Performed Bedside Ultrasound of Gastric Volvulus. Cureus 12(8): e9946. doi:10.7759/cureus.9946.
2.田福起,王東升,陳云翔.等.食管裂孔疝合并左側中央區膈疝伴胃扭轉1例.臨床合理用藥.2018,11(10A):173.