兒童骨硬化癥(OP)是由破骨細胞功能異常引起的一種骨密度異常增高的疾病,由于骨質致密、脆性增加極易發生病理性骨折。治療骨硬化癥患兒的骨折應遵循標準的兒童骨折治療原則,需要警惕延遲愈合及不愈合發生,長骨骨折應以非手術治療為主,股骨頸等特殊部位骨折建議手術治療,手術治療骨硬化癥病理性骨折操作十分困難,除了技術上的困難,骨硬化癥手術還有失血及感染的風險,可能與造血功能障礙引起的髓腔閉塞有關,術前保證血小板計數>50×109/L,同時注意盡可能微創治療。我院收治1例7歲骨硬化癥并右股骨頸骨折的患兒,完善檢查后先后兩次行手術治療,現總結治療經驗并文獻復習,以期為臨床治療此類疾病提供參考。
資料與方法
一般資料 患兒,男,7歲,因“摔傷致右髖部腫痛活動受限12h”入院,患兒自訴在家中樓梯上玩耍時不慎從約3m高處摔下,右髖部著地、劇烈疼痛,右下肢活動受限,在當地醫院就診,建議轉院治療。體格檢查:身高130CM,體重20kg,發育正常,營養不良面容,體格檢查欠合作。患兒生命體征平穩,右髖部外觀略腫脹,皮膚軟組織溫度稍有增高,右髖關節活動受限,活動時可聞及骨擦感,右髖關節局部叩擊痛陽性,右下肢軸向叩擊痛陽性,右膝關節因疼痛不能自主活動,右踝關節活動、右下肢皮膚感覺及血運未見明顯異常。術前X線片檢查(圖1a~c):右股骨骨質密度增加、皮質增厚,右股骨頸骨質連續性中斷,大粗隆上移,移位明顯;椎體骨質顯著增厚、加寬,上下兩層致密中間較疏松,呈“夾心面包”狀三層結構、也稱“三明治”樣改變。術前CT檢查(圖1d、e):雙側股骨及骨盆廣泛性骨質硬化表現,右股骨頸粗隆部骨折表現。診斷為骨硬化癥并右股骨頸骨折(Delbet分型為Ⅲ型)。
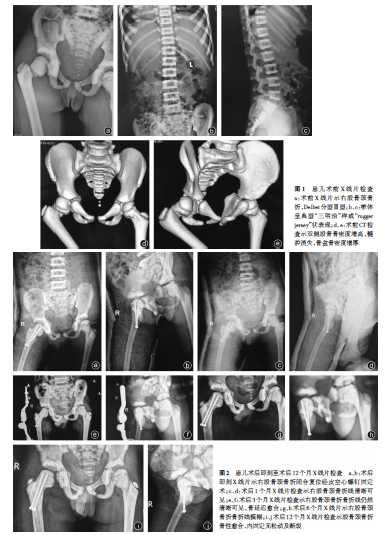
手術方案 入院后完善術前相關檢查,心電圖正常,血常規(血小板計數299×109/L)未見明顯貧血及感染跡象。肝功能、腎功能、凝血功能均正常,無手術禁忌。經科室討論,確定手術方案。完善術前準備,準備在全身麻醉下行右股骨頸骨折“C”型臂X線機引導下閉合復位經皮入路空心螺釘固定術。與患兒家屬充分溝通并達成協議簽字,報醫院醫務科及倫理委員會審批同意后實施手術治療。
結果
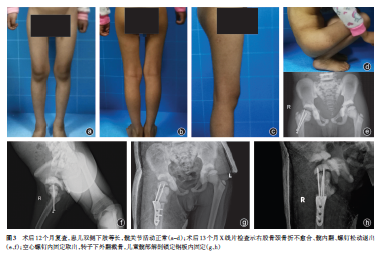
入院后48h,在全身麻醉下行右股骨頸骨折“C”型臂X線機引導下閉合復位經皮入路空心螺釘固定術(圖2a、b)。手術過程順利,術后單髖“人”字石膏固定,安返病房后給予對癥治療,術后切口愈合順利,術后1個月X線片檢查,右股骨頸骨折線清晰可見,繼續單髖“人”字石膏外固定(圖2c、d);術后3個月X線片檢查右股骨頸骨折線仍然清晰,骨折延遲愈合,拆除石膏固定,繼續過腰支具外固定治療(圖2e、f);術后6個月X線片檢查示右股骨頸骨折線模糊,借助拐杖下床活動、部分負重(圖2g、h);術后12個月X線片檢查示右股骨頸骨折骨性愈合,內固定無松動及斷裂(圖2i、j),患兒雙側下肢等長,髖關節活動正常(圖3a~d),由于骨質硬化,避免斷釘發生,所以未行內固定取出術;術后13個月患兒出現右髖部疼痛,X線片檢查示右股骨頸骨折不愈合、髖內翻、螺釘松動退出(圖3e、f);術后13個月再次行手術治療,空心螺釘內固定取出,轉子下外翻截骨,兒童髖部解剖鎖定鋼板內固定治療(圖3g、h)。術后單髖“人”字石膏固定6周,進一步治療情況正在觀察中。
討論
骨硬化癥又名石骨癥、骨質巖性變、泛發性脆性骨質硬化Albers?Schonberg病。系少見的先天性骨鈣化失調、長骨及膜性骨均有廣泛性全部或部分骨質硬化增生,影響髓腔,發生貧血,可壓迫腦神經引起失明增加受傷風險,本例患兒未見腦神經受損情況。本病由德國放射學家Albers?Schon?berg于1904年首次報道,病因不明,有先天遺傳因素。迄今為止,骨硬化癥病因還不清楚,臨床表現復雜,預后差,易漏診誤診,全面認識其病因、臨床特點及治療,有助于早發現和治療,減少并發癥,改善預后。
骨硬化癥屬常染色體遺傳性疾病,較為罕見,據統計北美人群發病率約為1∶200000,而我國尚無明確發病率的統計,骨硬化癥常表現為廣泛均勻對稱的骨質硬化,全身骨質表現為廣泛的密度增高及皮質增厚,嚴重者骨髓腔變窄甚至閉塞。根據遺傳方式分為常染色體顯性遺傳石骨癥(ADO)、常染色體隱性遺傳石骨癥(ARO)以及X染色體遺傳石骨癥(XLD)。根據臨床表現可分為惡性骨硬化癥、中間型骨硬化癥、良性骨硬化癥,也有學者根據發病早晚、進展快慢和硬化程度,將其分為三型:惡性ARO、中間型ARO、ADO。目前X線片檢查是骨硬化癥的主要檢查方法。其特征變現為:①椎體上下緣骨質密度均勻增高,而中部密度較低,呈“夾心面包”樣,也稱“三明治”樣改變;②髂骨翼見平行層狀弧線形高密度影,兩高密度弧形線間密度相對較低,呈“年輪樣”改變,或稱扇形“同心圓”征;③“骨中骨”征象,常見于長短骨及肋骨;④長骨“粉筆”狀改變,表現為長骨骨皮質增厚,骨髓腔變窄甚至消失,呈均勻一致密度增高;⑤顱面骨特征性改變,以顱底骨質增生硬化為著,頂枕骨骨質增生明顯可表現為“鞋底”樣改變,面部骨質硬化可呈典型的“面具”征。很多學者認為其主要的病理基礎改變是在成骨過程中,正常破骨細胞活動減弱,導致鈣化的軟骨和骨樣組織不能被溶解吸收而蓄積,逐漸導致骨質明顯硬化,重者髓腔縮小甚至閉塞。骨硬化癥目前尚無特殊治療,其發生主要由破骨細胞數目和功能障礙所致,而破骨細胞來源于造血干細胞,因此臨床上常通過造血干細胞移植(HSCT)來調整病人的骨質吸收從而糾正骨骼病變,研究顯示HSCT也是目前唯一有效治療措施。
兒童股骨頸骨折屬兒童髖關節骨折,發病率極低,僅占兒童各類型骨折的1%,但是兒童股骨頭血供差及其骨骺板存在,股骨頸骨折后并發癥的發生率高,而并發癥的處理難度大,遠期療效差。早期的文獻中,沒有內固定的兒童髖關節骨折常發生髖內翻、延遲愈合和骨不連。Bouwhui等報道單獨使用“人”字石膏固定治療的患兒髖內翻的發病率很高,而在股骨頸骨折患兒中應用內固定治療,髖內翻及骨不連發病率明顯降低。Hodel等也支持這個觀點,即采用非手術治療出現髖內翻的概率明顯增高。因此,在早期進行解剖學復位和內固定,選擇合理的外固定(石膏或支具),可以將并發癥降至最低。
骨硬化癥合并股骨頸骨折在臨床上非常少見,發生骨折后愈合非常困難。本例患兒股骨頸骨折由于考慮骨愈合因素及穩定性問題行跨骺固定治療,因為固定失敗或骨壞死的后遺癥是更具挑戰的問題,而不是隨后的生長停滯。本例患兒雖然在入院后48h,微創手術治療,術后單髖“人”字石膏固定治療;術后6個月借助拐杖下床活動、部分負重;術后12個月X線片檢查骨折線消失,活動正常;但是仍然發生了骨折不愈合、髖內翻,分析原因為對骨硬化癥合并股骨頸骨折認識不足,被X線片檢查骨折線消失假象迷惑,如果進一步行股骨頸CT檢查可能發現骨不連,可謂教訓深刻。但當骨折不愈合,髖內翻出現后,應該盡早手術治療,股骨轉子下外翻截骨可以使骨折部位保持水平且允許產生有利于愈合的垂直壓力,同時應用兒童髖部解剖鎖定鋼板固定治療可以獲得足夠的穩定性。目前患兒單髖“人”字石膏固定6周,進一步治療情況正在觀察中。本例患兒由于觀察時間相對較短,術后情況需要進一步觀察。