Gorham‐Stout綜合征(Gorham‐Stout syndrome,GSS),病名繁多,又稱大塊骨質溶解癥(massive osteolysis,MOL)、侵襲性血管瘤病、鬼怪骨、幻影骨、消失骨、幽靈骨、急性自發性骨吸收、Gorham綜合征等,是一種以大塊骨質溶解為特征的類腫瘤樣骨損害。
1838年Jackson首先發現1例發病于肱骨的患者,1955年Gorham和Stout系統報道了24例患者。迄今為止國內外文獻共報道200余例。現報告1例,并結合文獻進行討論。
1資料與方法
1.1臨床資料
患者,男,40歲。因“手指自發縮短10年,加重并皮膚瘢痕2年”于2013年4月11日收住皖南醫學院附屬弋磯山醫院風濕免疫科。患者10年前無明顯誘因出現雙側手指骨端對稱性縮短,無明顯疼痛,生活能自理。4年前因活動后氣喘、胸悶于某院住院檢查,診斷為:間質性肺炎,胸膜增厚原因待查。2年前出現右面部無痛性凹陷,漸加重,無明顯張口受阻及咀嚼困難,且手、足、胸、腹背部出現紅色無痛性疤痕,搔抓破潰后極易加重擴大,無明顯瘙癢。近2年體重下降10kg。
查體:胸腹部、雙手伸面可見大片暗紅色皮疹(圖1,2),高于皮面,無痛及瘙癢。淺淋巴結無腫大。面部及雙腳背面可見散在色素沉著斑。右側面部凹陷,胸廓稍畸形塌陷、右側明顯,手指腳趾均顯著縮短,局部軟組織觸之如海綿狀。心肺聽診無明顯異常,肝、脾肋下未觸及,病理反射未引出。
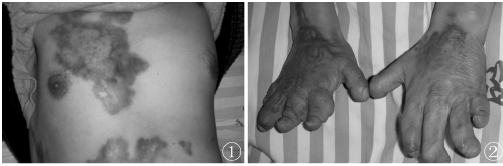
圖1,2胸腹部、雙手伸面見大片暗紅色皮疹,高于皮面
實驗室檢查:血、尿、便常規正常;ESR26mm/h,CRP16mg/L;肝腎功能正常;RF27.2IU/ml,抗O正常,抗CCP抗體陰性;抗核抗體1:320(+),鹽水可提取核抗原系統抗體譜陰性,免疫球蛋白:IgG13.13g/L,IgA1.64g/L,IgM0.74g/L,C31.08G/L,C40.12G/L,ds‐DNA(‐);風疹病毒抗體IgG(‐),巨細胞病毒抗體IgG(‐),單純皰疹病毒Ⅰ型IgG(‐)。血鈣、磷水平正常,血AKP正常,血清鐵蛋白、CEA、AFP等腫瘤標志物水平均正常。
1.2檢查方法
X線平片檢查使用GE口腔全景機、PHILIPSDR機,攝取口腔全景DR片、胸部、雙手、足DR正位片。CT檢查采用Philips Brilliance 64層螺旋CT機進行掃描采集,患者取仰臥位,掃描范圍包括頭顱、頜面部、胸部、雙手,部分掃描圖像行1.25mm薄層重建后傳至工作站,行多平面重建(MPR)、容積再現技術(VRT),橫斷面影像結合重建后的二維或三維圖像從多角度、多方位觀察。MRI檢查采用GEHDxt3.0T超導型MR掃描儀,頭頸聯合線圈,患者行橫軸位及冠狀位快速自旋回波T1WI、fsT2WI掃描。掃描參數:層厚3~5mm;間距0mm;T1WI TE 10ms,TR 360ms;fs T2WI TE 69ms,TR 3460ms,TI 0ms。
2結果
影像學檢查:口腔全景DR片示右側下頜支大部分消失,僅殘留髁突,殘端變尖呈“削筆尖”狀(圖3);胸部DR正位片示左下胸廓稍塌陷,兩側部分肋骨骨質吸收破壞;雙手、足DR正位片示雙手、足中遠節指(趾)骨骨質不同程度吸收破壞,殘端毛糙、部分呈“削筆尖”狀,左側第一指掌關節脫位(圖4,5);諸病變區均未見骨膜反應及腫瘤骨。
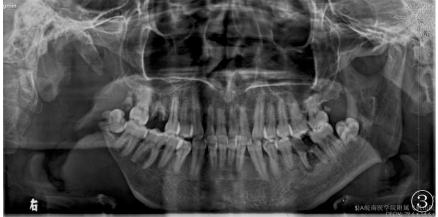
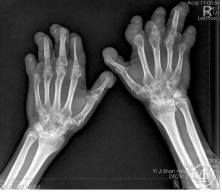
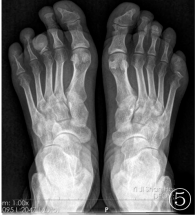
圖3口腔全景DR片示右側下頜支大部分消失,僅殘留髁突,殘端變尖呈“削筆尖”狀;圖4,5雙手、足DR正位片示雙手、足中遠節指(趾)骨骨質不同程度的吸收破壞,殘端毛糙、部分呈“削筆尖”狀,左側第一指掌關節脫位;諸病變區均未見骨膜反應及腫瘤骨
CT結合三維重建示下頜支骨質大部分消失,右側顳頜關節空虛,殘留的下頜小頭向顳頜關節前下方移位,殘端毛糙呈“筆尖”狀改變(圖6);兩側胸廓塌陷,右下胸膜明顯增厚,兩肺呈輕度間質性炎癥伴部分間質纖維化改變(圖7,8),兩側多根肋骨部分骨質吸收缺損(圖9);雙手三維片更直觀地顯示了中遠節指骨缺損、吸收,部分關節錯位,周圍軟組織攣縮、變形。
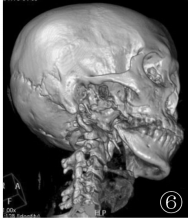
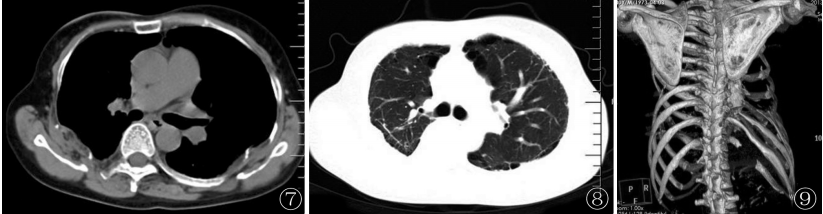
圖6CT三維重建示下頜支骨質大部分消失,右側顳頜關節空虛,殘留的下頜小頭向顳頜關節前下方移位;圖7,8胸部CT示右下胸膜明顯增厚并呈片團狀向肺野內突入,兩肺呈輕度間質性炎癥伴部分間質纖維化改變,兩側多根肋骨部分骨質吸收缺損;圖9 CT三維重建直觀顯示部分肋骨缺損
MRI可見殘留右側下頜小頭周圍少許長T1、T2異常信號滲出影環繞,下頜小頭骨髓腔內也見少許滲出水腫改變(圖10,11)。
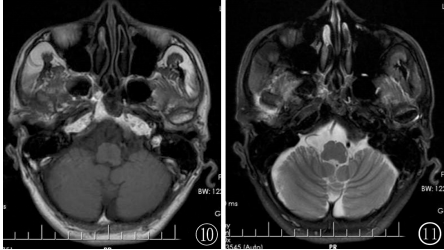
圖10,11MRI可見殘留的右側下頜小頭周圍少許長T1、T2異常信號滲出影環繞,下頜小頭骨髓腔內也見少許滲出水腫改變
全身核素骨顯像示右側第9、10后肋處輕度放射性濃聚影,雙側肩關節、肘關節、膝關節及踝關節處輕度對稱性放射性濃聚影,余骨未見明顯異常濃聚及稀疏影。胸膜活檢病理檢查:胸膜病變穿刺活檢見“右側胸膜”橫紋肌及纖維組織,并可見間皮細胞增生,有少量含鐵血黃素沉著。右側第五肋骨穿刺活檢見成骨細胞明顯減少,而血管和纖維組織增生,血管被纖維組織分為嵌套結構(圖12)。
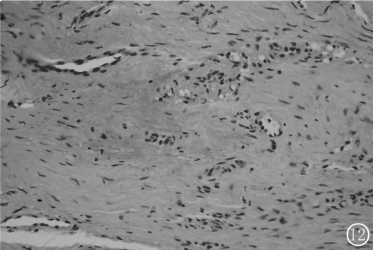
圖12胸膜病變穿刺活檢見“右側胸膜”橫紋肌及纖維組織,并可見間皮細胞增生,有少量含鐵血黃素沉著(HE×10)
3討論
3.1病因、發病機制、病理及臨床特點
本病病因與發病機制不明。該病無明顯遺傳傾向,可能與外傷、感染等有關。陳明等發現GSS患者頭發中的微量元素含量與正常人和其他骨骼疾病患者有很多區別:Na和K含量異常高并且K高于Na;有害元素Cd是正常人的2倍,而有益元素Cr和Zn不足。
其發病機制有3種學說:①破骨細胞作用;②血管作用;③機械性壓迫。外傷或其他因素引起破骨細胞的分化及功能調節出現病理性紊亂,使得高活性的破骨細胞數目增加而導致骨吸收增加,吸收的骨組織被血管纖維組織代替。
近年來多數學者認為其與血管淋巴管畸形導致的循環障礙或骨的血管淋巴管瘤病有關。有一種觀點認為,“鬼怪骨”是由骨的毛細血管和淋巴管異常增生侵蝕骨骼而致,聯想到樹藤能把大樹活活纏死,那么增生的淋巴管瘤或血管瘤耗氧增加,導致骨質吸收、溶化,被血管纖維組織代替。其中,破骨細胞可能起了關鍵作用。
病理特征是進展迅速的局部大塊骨質溶解及脈管組織增生,同時以缺乏新生骨為典型特征。有人發現本病早期以血管增生為主,晚期以纖維組織增生為主,并逐漸取代增生的血管組織。本病發病年齡從嬰兒期到75歲,特別好發于5~25歲,無明顯性別差異。本病一般無全身癥狀,局部表現為疼痛、腫脹、畸形和軟組織攣縮進行性加重。早期病變局限性于一塊骨,常以局部疼痛、腫脹、患肢無力,運動受限或病理性骨折為首發癥狀。本病常發生于頜骨、肩胛骨、肋骨、椎體、骨盆,可侵犯單個或多個骨骼,隨病情進展逐漸擴大直至同一部位骨骼全部溶解消失為止,也有跨關節發展的傾向。
霍萌等發現骨質破壞范圍和淋巴循環異常位有一定的關系,淋巴循環通路障礙持續存在時,骨內病變呈漸進性發展。若侵犯肋骨或胸壁,常會發生胸導管阻塞繼發乳糜胸。本例患者同時侵犯下頜骨、多根肋骨、兩手(足)中遠節指骨,并侵犯胸壁致胸膜廣泛增厚,同時兩肺有間質性炎癥及間質纖維化改變。
Johnstun等報道僅5/220(2.27%)患者有皮膚損害,且軟組織損害區是相應骨受累區的反映。而本例患者胸腹部、雙手伸面可見大片暗紅色皮疹,高于皮面,無痛及瘙癢,右側頜面部及雙腳背面也可見散在色素沉著斑,局部軟組織觸之如海綿狀,且軟組織色素沉著區是相應骨受累區,符合GSS皮膚損害表現。
3.2影像學特征
X線檢查是本病最可靠的影像學檢查方法。Collins等將其骨影像表現分為4期:初期為局部碎屑或蟲蝕樣病變;繼之有骨質的進一步破壞、骨變形;進一步進展可出現骨皮質破壞、周圍組織、臟器受累,最后出現受累部位骨缺失。殘端多呈削筆狀,無骨質增生硬化、骨膜反應、瘤骨及軟組織腫物形成。CT能夠準確評估骨質破壞的范圍,特別是復雜部位。三維重建更可較直觀地顯示病變區的骨缺損。
本例患者CT結合重建圖像清晰地顯示了右側下頜支骨質破壞缺損的范圍及殘留下頜小頭的脫位。胸部CT也補充了平片的不足,除了多根肋骨受侵的情況,也顯示了兩肺間質性改變及胸膜的廣泛增厚。MRI表現為病變處正常骨髓信號被異常信號取代,信號強度隨病變組織成分不同而變化。早期因血管組織增生T1WI呈略低信號,T2WI呈明顯高信號。晚期因纖維組織取代血管組織,T1WI和T2WI均呈低信號。本例X線DR片示右側下頜支、多根肋骨、雙手(足)多發中遠節指(趾)骨質吸收溶解,殘端骨呈“削筆尖”狀,溶骨區無骨膜反應;CT結合二維及三維重建直觀地顯示了骨質破壞的范圍、周圍軟組織萎縮;MRI的T2高信號滲出改變反映了右側下頜小頭病變仍處于活動期。
X線、CT及MRI所見,均符合GSS的影像表現。而全身核素骨顯像主要使用亞甲基二磷酸鹽(99mTc‐MDP)和羥亞甲基二磷酸鹽(99mTc‐HMDP),通常延遲顯像病損區核素攝入量減低,而病損周圍核素攝入量則增高。
3.3鑒別診斷
GSS主要需與以下多種疾病相鑒別:①惡性骨腫瘤:局部可見骨質破壞,軟組織明顯腫脹,并伴有局部疼痛,X線檢查可見呈針狀或者放射狀的骨膜反應和瘤骨形成。晚期臨床可出現多發轉移及惡病質;②血管瘤:病變呈局限性、膨脹性,鏡下見彌漫分布的薄壁血管,管腔擴張、充血,部分血管內皮增生;③特發性肢端骨質溶解癥:主要表現是手足骨進行性骨質吸收,多起始于指(趾)骨遠端,無骨膜反應及骨質增生,與本病有雷同之處。但該病有家族聚集性,為常染色體顯性遺傳;并伴指(趾)端軟組織腫脹、潰爛、增粗、變短呈“杵狀”;骨質溶解遠端多呈“平截狀”或“杯口狀”;④骨嗜酸性肉芽腫:好發于青少年及兒童,病變呈穿鑿樣溶骨性破壞,骨皮質變薄,邊緣骨質可硬化,周圍可見骨膜反應,并可見腫脹的軟組織形成。MRI可見周圍骨髓和軟組織水腫。實驗室檢查見嗜酸性粒細胞增多及血沉增快。
3.4治療和預后
本病的進展和預后取決于病變所發生的部位。如侵犯肋骨、胸骨及椎體,則可引起嚴重的脊髓神經或肺的損傷等嚴重并發癥,通過破壞胸導管引起乳糜胸,導致病情危急,甚至死亡。目前臨床尚無特殊有效的治療方法,臨床常用的療法有放射治療、早期手術治療、降鈣素及二磷酸鹽抗吸收治療、干擾素治療、植骨術、截肢術、假體置換術等外科治療或制動牽引等。本病具有自限性,部分病例經治療觀察幾年內處于穩定狀態。但骨質溶解后多無再生能力,導致功能障礙。